Les fractures de jambe sont particulièrement fréquentes à l’occasion de traumatismes sportifs ou bien dans le cadre d’accidents de la voie publique.
La jambe est composée de deux os longs nommés tibia et fibula (péroné). Le poids du corps est majoritairement soutenu par le tibia, plus épais et robuste que le mince péroné, qui a plutôt une fonction de support.
La fracture de jambe est une fracture d’un ou des deux os de la jambe sans atteinte de l’articulation du genou ou de la cheville. Il est rare d’avoir une fracture isolée du tibia sans le péroné en générale.
Comment on se fracture la jambe ?
On distingue deux types de mécanismes, la fracture survient par :
• choc direct où la fracture se produit au niveau de l’impact : il est considéré comme un traumatisme à haute énergie, avec, comme exemple, lors d’une chute, une activité sportive (souvent lors de chute de ski ou de cheval, au foot, etc.), ou lors d’accidents de la route (blessure en moto, impact frontal ou piéton fauché par un véhicule).
• choc indirect où la fracture siège à distance de l’impact : il reflète un traumatisme à basse énergie avec, comme exemple, les fractures par torsion lors des faux pas sur pied bloqué au sol.
Si les os sont fragiles (comme cela est souvent le cas chez les personnes âgées, lors d’ostéoporose ou de métastases osseuses), des fractures peuvent survenir d’elles-mêmes ou lors de choc minime.
Est-ce que c’est grave ?
Selon l’état de la peau, la fracture de jambe peut être classée comme fermée dont le pronostic est bon ou ouverte s’il y a une plaie en regard (os visible) avec un risque d’infection important, surtout si elle n’est pas prise en charge avant 6 heures.
On peut aussi la classer en fonction du trait de fracture,
• fracture simple : l’os est fracturé à un seul endroit, il n’y a donc que deux fragments osseux, elles sont plus facile à réduire et de bon pronostic.
• fracture complexe : trois fragments osseux ou plus, la réduction est difficile et comporte plus de risque que la précédente.
Comment se fait le diagnostic ?
Le médecin doit évaluer l’état cutané à la recherche d’une plaie (fracture ouverte) ou d’une contusion importante des parties molles (peau, muscles). Il cherchera également une atteinte vasculaire en prenant le pouls, et l’atteinte nerveuse en faisant des tests de sensibilité et de motricité.
Le diagnostic radiologique comporte des radiographies de face et de profil de la jambe et des radiographies centrées sur le genou et la cheville afin d’éliminer des fractures articulaires associés.
Méthodes du traitement de la fracture de jambe
Le traitement des fractures de jambe est actuellement chirurgical à tel point que le traitement orthopédique (par plâtre) est devenu presque un traitement d’exception. Celui-ci est réservé aux fractures stables et peu déplacées. L’immobilisation plâtrée dure au minimum 3 mois qui sera responsable d’une raideur de la cheville.
Enclouage centromédullaire du tibia
C’est une chirurgie dite à foyer fermé, sans ouverture du foyer fracturaire. Après une incision du ligament rotulien, le clou est introduit dans le tibia de haut en bas à travers un trou après forage de la surface préspinale et alésage ou non du canal médullaire, un verrouillage est réalisé à l’aide de vis. C’est le traitement de choix actuellement.
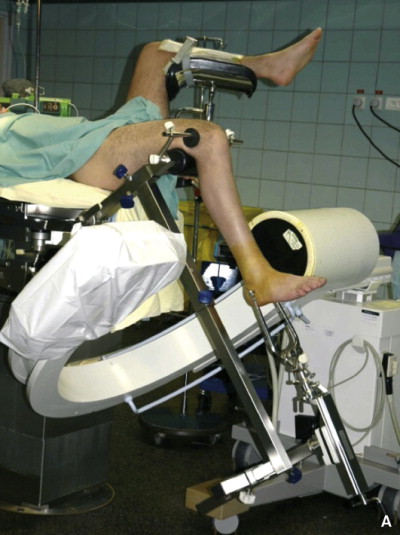
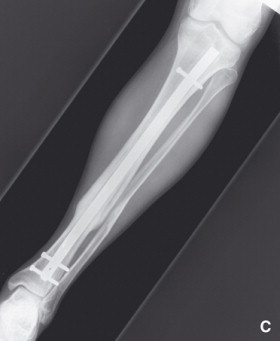
Cette technique se fait sous anesthésie locorégionale, sur une table dite orthopédique et sous contrôle radiologique par un amplificateur de brillance.
Les suites opératoires sont généralement simples et favorables, l’appui est précoce et progressif sous couvert de deux béquilles jusqu’à la consolidation, la rééducation est débutée dès la disparition des phénomènes inflammatoires (48 à 72H).
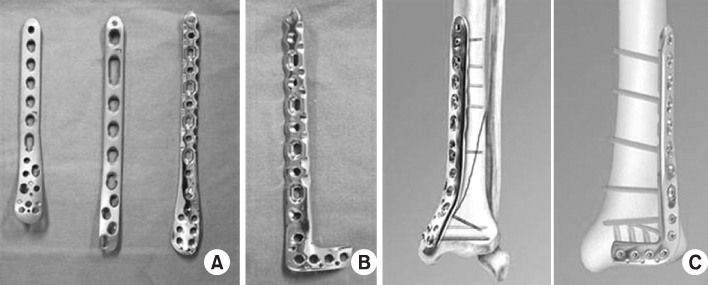
Ostéosynthèse par plaque visée
La plaque permet une reconstitution anatomique du tibia proche de la normale. Quatre vis de part et d’autre du foyer de fracture sont nécessaires pour assurer la stabilité du montage. La guérison est obtenue par soudure des bords fracturaires.
Les inconvénients de cette technique sont multiples et non des moindres : ouverture cutanée large, risque d’infection, risque du retard de consolidation, stabilité du montage médiocre imposant une décharge stricte de 2 à 3 mois, risque élevé de refracture après ablation du matériel.
Face à ces problèmes, on assiste depuis quelques années à l’éclosion de nouveaux matériaux plus robustes de types plaque-vis bloquées, plaques LISS ( less invasive stabilization system ), plaques LCP ( locking compression plate ).
Le malade commence sa rééducation rapidement, la consolidation osseuse se fait au bout de 3 mois jusqu’à 6 mois. L’appui n’est autorisé qu’après une consolidation complète.
Fixateur externe
Le fixateur externe est indiqué dans le cas de fractures ouvertes et dans des rares cas de polytraumatisés graves où la fixation de la fracture doit être faite d’une façon rapide. Il s’agit d’une urgence +++. Le traitement de ces fractures nécessite en fait une prise en charge par des équipes spécialisées.
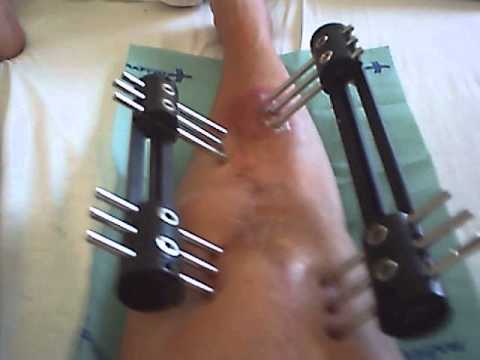
Il consiste en un traitement antibiotique pré, per et post-opératoire, un parage soigneux de la peau, du tissu sous cutané, des muscles et même de l’os, une fixation solide, une couverture de l’os immédiate ou le plus souvent différée par des lambeaux musculaires de voisinage ou par des lambeaux libres.
Physiothérapie et rééducation
Quelques jours seulement après l‘intervention chirurgicale, une physiothérapie peut être débutée et la jambe partiellement sollicitée afin d’éviter l’enraidissement et la perte de la masse musculaire.
Evolution et surveillance
Le malade doit respecter ses contrôles chez son médecin traitant, et réaliser des clichés radiographiques régulièrement pour suivre le processus de consolidation. Des complications peuvent survenir comme un retard de consolidation, une absence de consolidation (pseudarthrose), un cal vicieux (guérir avec un déformation osseuse), une infection osseuse ou une thrombose veineuse (obstruction) due à une immobilisation prolongée.
| Lire aussi : . Comment traiter les fractures : techniques, moyens, et évolution |