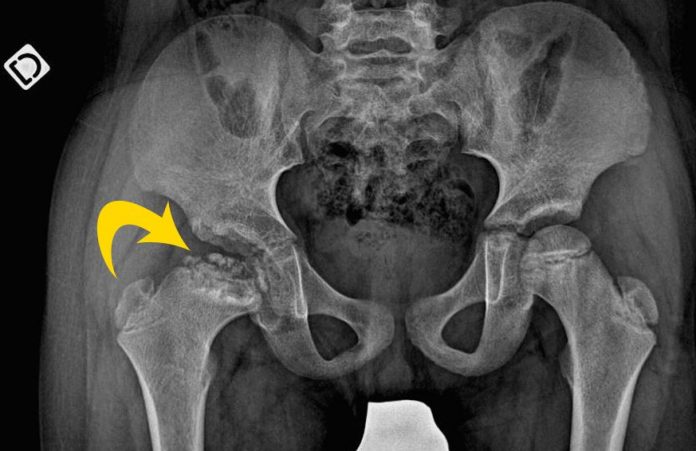
L’ostéochondrite primitive de hanche (OPH) ou maladie de Legg-Perthes-Calvé est une pathologie de l’enfant jeune (entre 4 et 8 ans). C’est une nécrose ischémique (interruption de la vascularisation) de l’épiphyse fémorale supérieure dont l’origine n’est pas encore clairement définie.
Des facteurs génétique, d’environnement, de terrain, mécanique et des troubles de l’hémostase ont été incriminés sans pouvoir être démontrés.
Signes et manifestations cliniques de l’ostéochondrite primitive de hanche
L’OPH peut survenir entre l’âge de 2 et 12 ans avec un pic de fréquence entre 4 et 8 ans. Les signes sont souvent très discrets, on peut citer :
Une boiterie avec assez souvent une douleur au pli de l’aine d’apparition spontanée, parfois il s’agit d’une douleur rapportée au genou. Ces douleurs sont de caractère mécanique (à la marche), elles varient avec l’activité de l’enfant et peuvent céder au repos.
Il peut arriver qu’il n’existe aucun signe clinique et la découverte de la maladie est alors fortuite lors d’une radiographie de bassin.
À l’examen clinique, on retrouve généralement une limitation des amplitudes articulaires de la hanche en abduction et rotation interne ou externe. Parfois il existe une amyotrophie (fonte musculaire) témoignant de l’ancienneté de la pathologie. Le reste de l’examen général est sans particularité.
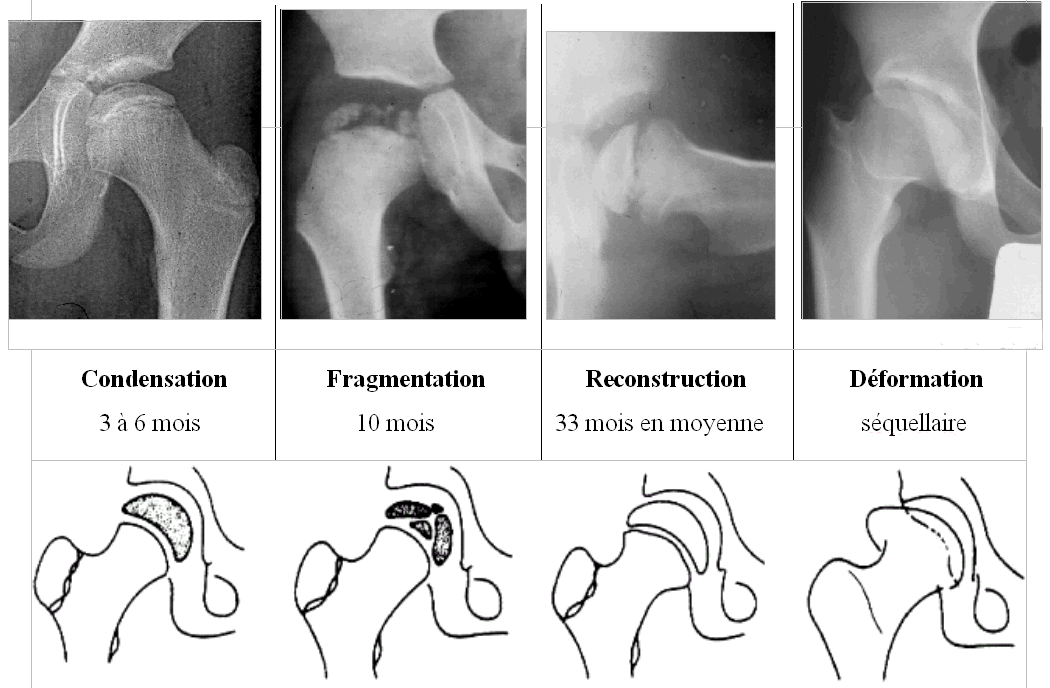
L’évolution de l’OPH doit se fait en deux grandes périodes
La période de croissance : cette période est caractérisée, sur le plan histologique, par des phénomènes de détersion des zones nécrosées, associés à une réparation osseuse. Elle correspond aux phases radiographiques classiques de densification, fragmentation et reconstruction, auxquelles il faut ajouter la phase de remodelage qui se poursuit jusqu’à la fin de la croissance.
Au plan morphologique, il existe une coxa magna (augmentation de volume de la tête fémorale) qui est maximale au stade de fragmentation. La reconstruction osseuse aboutit à une tête de sphéricité normale ou, au contraire, à une tête fémorale irrégulière ou aplatie (coxa plana : tête fémorale élargie et aplatie). Parallèlement, le cotyle se modifie et peut s’adapter aux déformations de la tête fémorale.
La période adulte : c’est celle des séquelles et du retentissement clinique des déformations de la tête fémorale. L’arthrose est fréquente, elle est cependant très longtemps bien supportée s’il existe une bonne congruence entre la tête fémorale et le cotyle. En revanche, en cas d’incongruence, l’arthrose est précoce et mal tolérée.
Examens complémentaires et classification de l’OPH
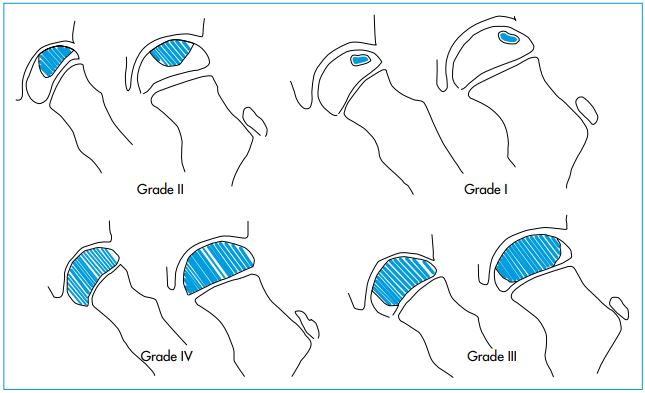
Les progrès les plus marquants de ces dernières années se sont fait sur l’imagerie. La radiographie reste l’examen de base, la classification de Herring, plus simple et surtout plus reproductible que la classification de Catterall, est de plus en plus utilisée.
– Le bilan radiographique comprend initialement une radiographie du bassin de face et de chaque hanche de profil. Il existe un cycle radiographique de l’OPH ; il suit les stades évolutifs vus précédemment.
Stade initial : au début de la maladie, c’est-à-dire lorsque se produit l’interruption vasculaire, les signes radiographiques sont absents ou très discrets ; il existe un retard radioclinique. Il faut être attentif et rechercher :
– Une image « en coup d’ongle » ou « coquille d’œuf » sur le noyau épiphysaire. Il s’agit en fait d’une fracture sous-chondrale qui est habituellement mieux visible sur le cliché de profil. C’est un signe très précoce.
– On peut aussi observer une diminution de la hauteur épiphysaire ou un aplatissement minime supéro-médial du noyau céphalique.
– Un élargissement de l’interligne articulaire est également possible. Il correspond à une augmentation de l’épaisseur des cartilages articulaires fémoral et cotyloï-dien.
– Enfin apparaît une densification du noyau. Cette opacité uniforme touche en partie ou en totalité le noyau épiphysaire.
Stade de fragmentation : l’épiphyse apparaît séparée en plusieurs fragments. On observe à la fois de l’os dense, de l’os normal et des images claires. L’étendue de la zone fragmentée est variable ; elle ne peut concerner qu’une partie du noyau ou sa totalité. Outre ces anomalies épiphysaires, existent des remaniements métaphysaires et de la plaque conjugale tels que la présence d’une ostéoporose en bande, de géodes et d’un élargissement métaphysaire, ainsi que des irrégularités et un épaississement de la plaque conjugale.
Stade de reconstruction : il débute avec l’apparition de la réossification périphérique du noyau habituellement dans le secteur antéro-médial. Il se termine lorsque toute l’épiphyse a repris une texture normale.
Stades de remodelage et des séquelles : la tête est remodelée et s’adapte progressivement au cotyle jusqu’à la fin de la croissance. Elle peut se déformer : elle s’aplatit ou même s’élargit ; on parle alors de coxa magna. Sa morphologie définitive sera donc plus ou moins arthrogène à long terme. Le col peut également se modifier : il s’élargit et se raccourcit.
– La scintigraphie a un intérêt diagnostique, mais également pronostique.
– L’imagerie par résonance magnétique (IRM) présente un intérêt diagnostique mais surtout pronostique en permettant d’analyser la forme et la couverture de la tête fémorale cartilagineuse et en détectant des lésions du cartilage de croissance.
– L’arthrographie reste un examen très utilisé pour l’analyse de la congruence tête-cotyle ; elle permet surtout une analyse dynamique de la hanche.
La raideur de hanche, l’âge de l’enfant, l’étendue de la nécrose, l’aspect du pilier externe, les anomalies du cartilage de croissance et l’excentration de la tête fémorale sont les facteurs pronostiques déterminants.
Traitement de l’Ostéochondrite primitive de hanche
Le but du traitement est de limiter la déformation de la tête fémorale qui sera à terme source d’arthrose. On ne peut agir que sur la forme de la tête fémorale. La diminution de la hauteur épiphysaire, la coxa magna, la coxa vara ne peuvent pas être évitées.
Le traitement repose sur trois grands principes :
– préserver la mobilité articulaire de la hanche ;
– décharger la hanche en période de risque, afin d’éviter un effondrement et une perte de sphéricité de la tête fémorale ;
– recentrer la hanche. C’est le principe de containment. Il est basé sur le fait que la préservation du centrage et d’un bon emboîtement tête-cotyle entraîne une meilleure répartition des pressions et une action modelante du cotyle permettant de guider la reconstruction de la tête fémorale. Le containment peut être assuré par des méthodes orthopédiques ou chirurgicales.
Méthodes orthopédiques
– Immobilisation au lit : méthode la plus simple mais qui contraint l’enfant à un alitement prolongé. Méthode qui n’est plus utilisée de nos jours.
– Traction : très utile au début de la maladie pour assouplir la hanche lorsqu’elle est enraidie et les muscles rétractés. Elle n’est plus recommandée pour le traitement au long cours.
– Immobilisation plâtrée : le pelvi-pédieux immobilise la hanche et ne permet donc pas une mobilité articulaire ; il est abandonné. Le plâtre de Ducroquet (bi-fémorojambier avec barre transversale) laisse les hanches libres et une meilleure autonomie à l’enfant, mais peut parfois être insuffisant pour le maintien d’une bonne couverture de la tête.

un recentrage de l’épiphyse fémorale supérieure.
– Les orthèses : il en existe plusieurs modèles avec ou sans décharge. Les orthèses en abduction (de Toronto, de Chicago, de Newington, d’Atlanta) permettent un recentrage de la tête mais avec une décharge qui est souvent partielle. Les orthèses en rectitude assurent une décharge partielle et ne permettent pas un bon recentrage de la tête. Elles sont souvent encombrantes (sauf celle d’Atlanta) et nécessitent un certain degré de compliance et d’observance de la part de l’enfant.
– Le fauteuil roulant : il permet de décharger la hanche, l’appui se faisant sur les ischions. Il est préférable de l’associer à un appareil positionnant les hanches en abduction. Cela permet d’avoir un meilleur centrage de la hanche et d’éviter que l’enfant ne se lève de façon intempestive.
Méthodes chirurgicales
Le principe du traitement chirurgical est celui de l’emboîtement tête-cotyle (containment). Deux types de chirurgie sont possibles : les ostéotomies de varisation fémorale et les ostéotomies pelviennes de réorientation (type Salter ou triple ostéotomie).
Ces techniques donnent des résultats identiques tant sur le plan clinique que sur la sphéricité de la tête fémorale. Cependant, les ostéotomies pelviennes semblent présenter quelques avantages par rapport à l’ostéotomie de varisation. Elles permettent une couverture de la tête fémorale plus importante, garantissant un meilleur remodelage qui se poursuivra après la phase de reconstruction.
Dans l’OPH, il ne peut pas y avoir d’attitude univoque. L’indication doit prendre en compte les facteurs pronostiques de la maladie. L’âge, la raideur, les classifications radiographiques (Catterall, Herring, Salter et Thompson) et pour certains, l’évolution scintigraphique et IRM.
| Références : Service d’orthopédie et de chirurgie réparatrice de l’enfant, Hôpital d’enfants A. Trousseau, 26, avenue du Dr A. Netter. – Sales De Gauzy J, Darodes P et Cahuzac J. Ostéochondrite primitive de hanche. |
| Lire aussi : Kyste osseux essentiel : caractéristiques et traitement |