Les fractures du rachis sont fréquents et peuvent se compliquer d’une atteinte neurologique dans 15 % à 30 % des cas. Les sujets jeunes sont le plus souvent des hommes, victimes de traumatismes à haute vélocité, alors que les sujets âgés sont surtout victimes de chutes.
Les accidents de la voie publique représentent la moitie des étiologies, suivis par les chutes (volontaires ou involontaires), les accidents de sport et de loisirs, et enfin les accidents du travail et les agressions.
À la phase initiale, il faut limiter l’aggravation des lésions neurologiques par le traitement immédiat des facteurs d’agression systémiques de survenue secondaire. La restauration rapide d’une hémodynamique stable (pression artérielle moyenne supérieure à 85 mm de mercure (mmHg) est essentielle.
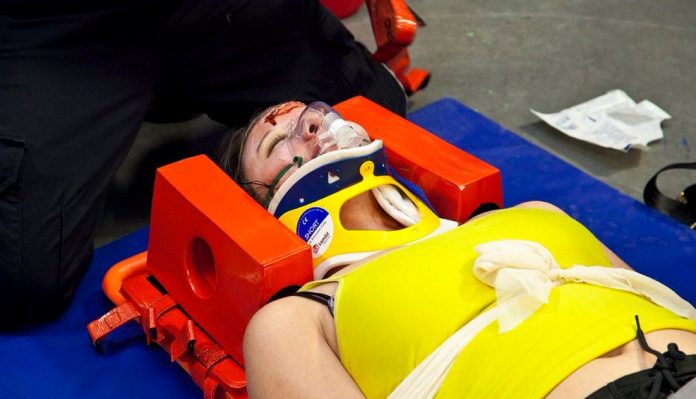
La prise en charge sur les lieux de l’accident est la même que celle de tout blessé grave ou polytraumatisé.
Si le blessé est conscient, le diagnostic de paralysie est facile mais, parfois, les lésions associées peuvent masquer un déficit neurologique.
Le coma pose un problème diagnostique. Lorsqu’une intubation précoce est nécessaire, seul le médecin du SAMU pourra renseigner sur l’état neurologique.
Pour une désincarcération et le transport vers un centre spécialisé, il est important d’immobiliser l’axe cranio-caudal afin de ne pas aggraver le déplacement fracturaire et les lésions neurologiques : le rachis cervical est maintenu à l’aide d’une minerve rigide, le tronc est mobilisé en bloc et maintenu dans un matelas coquille.
La lutte contre l’hypotension par perfusions de solutés doit débuter pendant le transport. Le centre hospitalier spécialisé est prévenu par le SAMU afin de préparer son arrivée.
Les protocoles de corticothérapie à hautes doses n’ont plus d’indication. Leur effet sur la récupération neurologique n’est pas prouvé alors que leur taux de complications secondaires septiques et pulmonaires est élevé.
À l’hôpital, la prise en charge sera coordonnée entre médecins réanimateurs, chirurgiens et radiologues. En salle de déchocage, on recherchera en premier lieu les lésions vitales. Un examen neurologique cérébral (score de Glasgow), thoracique et abdominal est effectué. Le blessé est placé sous surveillance hémodynamique et électrocardiographique continue.
| Ouverture des yeux | Réponse verbale | Réponse motrice |
| 1 – nulle | 1 – nulle | 1 – nulle |
| 2 – à la douleur | 2 – incompréhensible | 2 – Extension stéréotypée (rigidité décérébrée) |
| 3 – à la demande | 3 – inappropriée | 3 – flexion stéréotypée (rigidité de décortication) |
| 4 – spontanée | 4 – confuse | 4- Évitement (retrait) |
| 5 – normale | 5- Orienté (localisatrice) | |
| 6 – aux ordres |
| Interprétation du score de Glasgow |
| 15 : examen neurologique normal |
| 8-13 : somnolence, confusion, stupeur |
| 3-7 : coma |
Une radiographie de thorax et du bassin et surtout une TDM corps entier ainsi qu’un bilan biologique sont réalisés.
L’examen neurologique neurologique peut alors être pratiqué. On recherche le niveau de lésion sensitive en testant les dermatomes sous- et sus-lésionnels. Le niveau moteur peut être concordant ou discordant selon l’atteinte médullaire.
Tous les muscles des membres inférieurs sont testés. Il est important de réaliser un examen moteur au-dessus du niveau lésionnel, même si l’imagerie est disponible, car la lésion médullaire peut s’étendre secondairement. On peut rencontrer divers syndromes médullaires.
| Références : Conférences d’enseignements. Y.P. Charles, J.P. Steib |