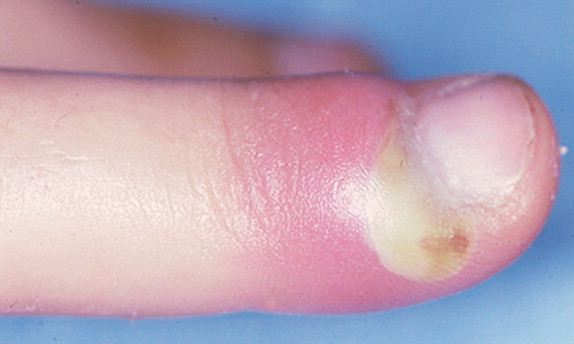
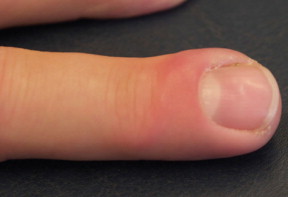
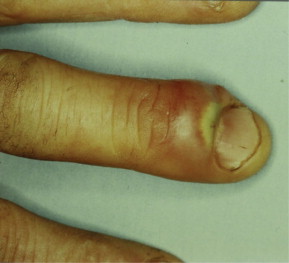
On appelle panaris (latin: panaricium) ou le mal blanc une infection aiguë d’une partie constitutive du doigt (ongle, bourrelet unguéal et de la pulpe du doigt).
Il est généralement causé par une bactérie de type staphylocoque (souvent le staphylocoque doré) ou streptocoque. Il existe trois types de panaris :
• le panaris superficiel (deux tiers) : généralement autour de l’ongle (péri- et sous-unguéal);
• le panaris sous-cutané : localisé dans le tissu hypodermique du doigt, touche la pulpe, parfois la phalange proximale;
• le panaris en bouton de chemise comportent une poche superficielle et une poche sous-cutanée reliées par un pertuis.
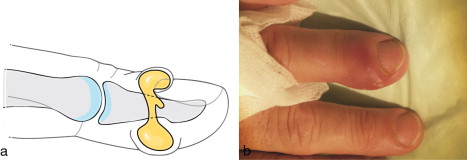
Les panaris peuvent se compliquer de lymphangite, de phlegmon de la gaine des tendons fléchisseurs, voire d’ostéoarthrite en regard.
Comment se forme un panaris ?
Le panaris survient après une inoculation septique (bactérie) au niveau du doigt. Certaines conditions, comme un milieu humide, peuvent favoriser le développement de cette bactérie.
Les moyens d’entrée dans le doigt peuvent être favorisés par une piqûre, une écharde ainsi qu’une blessure.
• panaris superficiel : succède presque toujours à un traumatisme mineur (soins de manucure, piqûre septique, arrachement d’un fragment d’épiderme, excoriation, etc.).
• panaris pulpaire : le plus souvent secondaire à un traumatisme ou une blessure non ou mal traitée.
Quelles sont les signes d’un panaris ?
Le panaris évolue en trois stades, selon lesquels on peut classer les symptômes :
Stade I, dit « inflammatoire » : (pas de fièvre, mais rougeur, sensation de chaleur et œdème) avec douleur au toucher, mais sans douleur nocturne donc elle ne perturbe pas le sommeil du patient. À ce stade, l’infection est facilement réversible (spontanément ou à la suite d’un traitement). Ce stade peut en quelques heures évoluer vers une seconde phase, plus grave.
Stade II, dit « stade de collection » : Les symptômes sont les mêmes que dans le premier stade, mais nettement plus marqués. La douleur devient forte, pulsatile, réveille le patient de son sommeil, et la production de pus est palpable. La fièvre peut atteindre 38 °C. À ce stade l’infection n’est plus spontanément réversible. Il faut une petite intervention chirurgicale pour évacuer la collection (contenant le pus) et excision du tissu infecté afin d’éviter le passage au troisième stade.
Stade III, dit « de complications » : caractérisé par une extension de l’infection aux tissus voisins, dont éventuellement :
• la peau (fistulisation) et/ou aux tissus celluleux de la main et/ou des doigts ;
• une articulation (arthrite marquée par une douleur quand l’articulation est mobilisée) ;
• un ou plusieurs tendon(s), avec éventuelle nécrose du tendon paralysant le doigt ;
• les tissus osseux (ostéite, nécessitant une radiographie pour être diagnostiquée) ;
• les gaines synoviales (phlegmon) ;
• passage dans la circulation sanguine générale (septicémie).
Comment soigner un panaris ?
Il faut impérativement consulter un médecin, peu importe le stade du panaris. Au tout début, dans les 12 ou 24 premières heures : le traitement peut être médical , sous surveillance rapprochée.
• bains antiseptiques biquotidiens pendant cinq minutes de l’extrémité du doigt dans du Dakin dilué au tiers ou au quart selon l’âge de l’enfant, et repos du doigt ;
• antibiotique injectable ou en comprimés (en pommade est sans intérêt) bactéricide efficace durant 10 jours ;
• les anti-inflammatoires sont contre-indiqués ;
• ne jamais oublier le tétanos s’il y a suspicion d’inoculation ; ;
Au-delà de la phase inflammatoire, après 48 heures d’évolution
Le traitement est impérativement chirurgical à un stade plus évolué de collection ou lorsque le traitement médical bien conduit et bien surveillé n’est pas efficace après 24 heures.
La thrombose locale des petits vaisseaux rendent le passage de l’antibiotique dans la zone infectée impossible.
Le geste chirurgical ne doit pas être fait en consultation mais au bloc opératoire : anesthésie efficace, asepsie, mise à plat complète rigoureuse (excision de la peau infectée) sous garrot, prélèvements bactériologiques dans de bonnes conditions.
Les antibiotiques après la chirurgie ne sont pas nécessaires en l’absence d’atteinte osseuse (ostéite) ou de complication. Pansements et surveillance sont sous la responsabilité de l’opérateur.
| Essentiel. le panaris est une affection très fréquente et reste de façon générale bénigne, à condition de ne jamais être en retard sur l’évolution de l’infection et de ne pas être iatrique (antibiothérapie tardive ou inappropriée, prescription abusive d’anti-inflammatoires). |